مقاله کامل در مورد ايدز
مقاله کامل در مورد ايدز
تاريخچه ظهور ايدز
در 1981، 8 مورد وخيم ابتلا به بيماري ساركوم كاپوسي (KAPOSI’S SARCOMA) كه نوعي سرطان بدخيم عروقي است، در ميان مردان همجنس گراي نيويورك گزارش شد. اين نوع سرطان نادر است و معمولا ً سالمندان را گرفتار مي كند. همزمان با اين رويداد، شمار مبتلايان به نوعي عفونت نادر ريوي نيز در نيويورك و كاليفرنيا افزايش يافت. مسئولان بهداشت و درمان آمريكا در آن زمان علت شيوع ناگهاني اين دو بيماري را نمي دانستند؛ اما امروزه اين دو واقعه پزشكي مصادف با تولد بيماري ايدز در زندگي بشري در نظر گرفته مي شود. طي يك سال، اين بيماري ناشناخته گسترش يافت و در 1982، AIDS (ACQUIRED IMMUNE DEFICIENCY SYNDROME) به معني «سندروم نقص ايمني اكتسابي» نام گرفت. رفتهرفته، اين بيماري نه تنها همجنسگرايان، بلكه گروههاي مختلفي از مردم را مبتلا كرد. بيماران هموفيلي و معتادان گروههاي بعدي بودند.
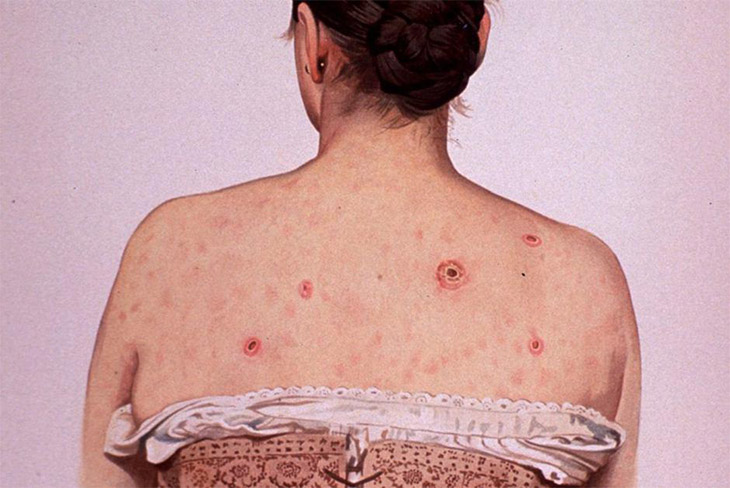
در اين سالها، بيماري جديدي در فقيرترين قاره جهان به معضلي جدي تبديل شد. اين بيماري را آفريقاييها در زبان بومي اسليم (SLIM) به معني مرگ در نتيجه تحليل تدريجي بدن مي ناميدند، به دنبال تحقيقات بيشتر مشخص شد كه اين بيماري همان ايدز است .در 1984، تلاش دانشمندان و محققان براي كشف علت بيماري كشنده ايدز به نتيجه رسيد. گروهي تحقيقاتي به سرپرستي رابرت گالو ادعا كرد كه عامل اين بيماري را شناسايي كرده است. البته اين گفته به شدت با اعتراض محققان فرانسوي كه ماهها قبل ويروس HIV را شناسايي كرده بودند رو به رو شد.
براساس آخرين تحقيقات بر روي ويژگيهاي ژنتيكي ويروس HIV، اين ويروس از تركيب دو ويروس مختلف در شامپانزه به وجود آمده است. ويروس HIV از ديدگاه علم ويروس شناسي به گروهي از ويروسها تعلق دارد كه در ميمونها بيماريزا هستند. يافته ژنتيكي مذكور اين نظريه را كه ايدز طي يك قرن گذشته در جنگلهاي غرب آفريقا ظهور كرده است، تأييد مي كند. به اعتقاد دانشمندان، انسان براي اولين بار در نيمه اول قرن گذشته در نتيجه شكار و تغذيه گوشت شامپانزه، سنتي كه هنوز در آفريقا ادامه دارد، به اين ويروس آلوده شده است. بسياري از دانشمندان بر اين باورند كه انتقال ويروس بيش از يك بار اتفاق افتاده است، زيرا انواع
متفاوتي از اين ويروس باعث بروز بيماري ايدز در انسان مي شود.
جالب آنكه هرچند نخستين مورد ابتلا به ايدز در 1981در آمريكا گزارش شده ، شواهد نشان ميدهد كه اولين قرباني ايدز در اين كشور يك جوان سياه پوست بوده كه در 1969درگذشته است.
در توجيه كشف همزمان اين بيماري در دو نقطه جغرافيايي گفته مي شود كه افزايش تعداد سفرهاي بينالمللي پس از دهه 1960، به گسترش ويروس HIV در نقاط مختلف جهان كمك كرده است.
ادوارد هوپر، خبرنگار انگليسي، در كتاب خود با عنوان رودخانه نظريه جالبي را درباره نحوه انتقال اين ويروس از شامپانزه به انسان مطرح كرده است. به ادعاي هوپر، در اواخر دهه 1950، براي توليد نخستين نمونههاي واكسن خوراكي فلج اطفال، 400 شامپانزه شكار شدهاند و استفاده از كليه شامپانزههاي آلوده به ويروس HIV براي توليد واكسن، ويروس را به دستكم يك ميليون نفر از اهالي كنگو، روندا و بوروندي منتقل كرده است. براساس شواهد موجود، محلهاي 28پروژه توليد واكسن با مكانهايي كه اولين موارد آلودگي به ويروس HIV ثبت شده همپوشاني داشته است.
راه هاي انتقال و تشخيص ايدز
ايدز يا AIDS مخفف کلمه “ACQUIRED IMMUNE DEFICIENCY SYNDROME” به معناي “سندرم نقص اکتسابي ايمني” است. ايدز در اثر اختلال عملکرد ايمني سلولي و هومورال رخ ميدهد و به دنبال آن بيمار درمقابل انواع عفونتها و سرطانها 3115 بيدفاع شده و در نهايت منجر به مرگ فرد ميشود. انسانهاي مبتلا حتي در مقابل بيماريها و عفونتهاي بسيار سبک هم نميتوانند مقاومت کنند.
ايدز در آغاز در بين مردان همجنس باز فعال از نظر جنسي و افراد معتاد به داروهاي وريدي در ايالات متحده شناسايي شد و تا سال 1985مردان همجنس باز، عامل انتقال سه چهارم موارد ايدز بودند. در ايران اولين مورد ايدز، در يک کودک 6 ساله در سال 1366 مشاهده شد. وي از فرآوردههاي خوني وارداتي به کشور استفاده ميکرد و از آن زمان به بعد انجام آزمايش خون براي استفاده کنندگان از فرآوردههاي خوني اجباري شد.
عامل بيماري ايدز، ويروسي از خانواده رترو ويروسها به نام ويروس نقص ايمني انسان (HIV) HUMAN IMMUNODEFICIENCY VIRUS است و هنوز واکسن يا درمان موثري براي آن وجود ندارد.
راههاي انتقال ويروس ايدز
1- از راه خون و فرآوردههاي خوني آلوده: بررسيهاي انجام شده نشان ميدهد که بسياري از فرآوردههاي خوني از جمله پلاسما، گلبول قرمز متراکم، فاکتور انعقادي، خون کامل و پلاکت ميتوانند باعث آلودگي شوند و آلبومين و گاماگلوبولين خطر آلودگي ندارد.
2- پيوند نسج آلوده
3- استفاده مجدد از سرنگ و سرسوزنهاي استفاده شده: اين عامل انتقال بهخصوص در معتادان تزريقي، عامل مهم انتشار بيماري است.
4- استفاده از لوازم پزشکي و دندانپزشکي استريل نشده و آلوده
5- استفاده از ابزار مشترک جهت خالکوبي، ختنه، سوراخ کردن گوش، حجامت و …
6- استفاده از تيغ سلماني مشترک
7- تماس جنسي دو فردي که يکي از آنها آلوده به ويروس باشد. توجه داشته باشيد که سن، جنس، نژاد و رنگ تأثيري در انتقال بيماري ندارد.
برخلاف جداسازي ويروس ايدز از بسياري از ترشحات بدن مانند خون، ترشحات جنسي مردان و زنان، بزاق، ادرار، اشک، عرق، شيرمادر و مايع مغزي نخاعي و … ، سرايت در اثر تماس با همه آنها صورت نميگيرد و فقط خون، ترشحات جنسي و شيرمادر، عامل انتقال هستند.
8- انتقال از مادر به کودک: احتمال انتقال بيماري قبل از زايمان، در حين زايمان و پس از زايمان از مادر آلوده به فرزند وجود دارد. البته انتقال در حين بارداري و وضع حمل از زمان بعد از زايمان بيشتر است. حدود 45- 20 درصد مادراني که آلوده هستند، عفونت را به فرزندان خود منتقل ميکنند. هم چنين ثابت شده است، که شير مادران آلوده ميتواند سبب انتقال ويروس از مادر به فرزند باشد.
امروزه در اکثر کشورهاي دنيا خون و فرآوردههاي خوني را از نظر آلودگي به ويروس ايدز، مورد بررسي قرار ميدهند. متأسفانه در کشور ما انتقال بيماري در ميان استفاده کنندگان از سرنگهاي مشترک (معتادان تزريقي) ميزان قابل توجهي از انتقال در سالهاي اخير را به خود اختصاص داده است.
برخلاف جداسازي ويروس ايدز از بسياري از ترشحات بدن مانند خون، ترشحات جنسي مردان و زنان، بزاق، ادرار، اشک، عرق، شيرمادر و مايع مغزي نخاعي و … ، سرايت در اثر تماس با همه آنها صورت نميگيرد و فقط خون، ترشحات جنسي و شيرمادر، عامل انتقال هستند. بنابراين ويروس ايدز از راه تماسهاي عادي مانند کار کردن با هم، صحبت کردن، هم سفر شدن، غذا خوردن، همچنين از راه استخر، توالت، حمام، دست دادن، بغل کردن، بوسيدن، استفاده از ظروف غذاخوري مشترک، عطسه، سرفه، گوشي تلفن و … قابل انتقال نيست.
سير بيماري، علايم و تظاهرات بيماري:
از زمان ورود عامل بيماري به بدن تا شروع علايم بيماري، مدت زماني طول ميکشد که به اين مدت، دوره نهفتگي يا کمون يا بدون علامت گويند. اين دوره به طور دقيق مشخص نيست، ولي فاصله ي زمان بين شروع عفونت تا ظهور بيماري از 6ماه تا 5 سال و حتي 10 سال ميتواند باشد. دوره کمون طولاني از اهميت خاصي برخوردار است، زيرا ممکن است ويروس در طي اين مدت به جامعه راه يافته و علايم باليني وقتي شناخته و ظاهر شود که ويروس ميزان وسيعي از جامعه را آلوده کرده باشد، زيرا در طي دوره کمون افراد آلوده از نظر ظاهري به هيچ وجه قابل تشخيص نيستند، ولي ميتوانند بيماري را انتقال دهند.
از زمان ورود عامل بيماري به بدن تا شروع علايم بيماري، مدت زماني طول ميکشد که به اين مدت، دوره نهفتگي يا کمون يا بدون علامت گويند. اين دوره به طور دقيق مشخص نيست، ولي فاصله ي زمان بين شروع عفونت تا ظهور بيماري از 6ماه تا 5 سال و حتي 10 سال ميتواند باشد.
بيماري در 4 مرحله تظاهر پيدا ميکند، که البته همه آنها بهطور الزامي در افراد آلوده مشاهده نميشود.
1- مرحله حاد عفونت که يک هفته بعد از آلودگي ايجاد ميشود و حدود 12- 6 هفته يا بيشتر طول ميکشد. فرد آلوده، علايم عمومي مثل تب، سردرد، بياشتهايي، درد مفاصل، بزرگ شدن غدد لنفاوي، گلودرد و … دارد که اغلب در اين مرحله بيماري تشخيص داده نميشود. اين علايم 2- 1 هفته بعد از بين ميروند. اين علايم به طور کامل مشابه بيماريهاي عفوني مثل سرماخوردگي و … بوده و به همين علت تشخيص بيماري در اين مرحله به ندرت امکانپذير است.
2- مرحله بدون علامت
3- مرحله عمومي پيش رونده
4- کمپلکس ايدز: عوارض مشخص اين دوره که آخرين مرحله بيماري است شامل تب بيشتر از يک ماه، اسهال، کاهش وزن به ميزان ده درصد، بيحالي، تعريق شبانه، خستگي و … است. در نهايت به دليل نقص کامل سيستم ايمني، شخص مستعد ابتلا به انواع عفونتها، سرطانها و… ميشود.
راههاي تشخيص بيماري ايدز:
آزمايشهاي تشخيصي نبايد فقط در کساني که در معرض بيشتر خطر هستند، مثل معتادان تزريقي، بيماران هموفيلي، دريافت کنندگان خون، همسر و فرزندان فرد آلوده به HIV، همجنس بازان، افراد بيبند وبار جنسي، کارکنان موسسات بهداشتي- درماني و پرنسل آزمايشگاهها انجام شود، بلکه بهتر است در افراد مختلف انجام شود تا اطمينان کافي از سلامت حاصل شود. آزمايش بايد در محيطي محرمانه و سازگار با قوانين اجتماع انجام پذيرد. مشاوره قبل و بعد از آزمايش
نيز بايد انجام شود تا اطمينان افراد به اهميت و عواقب نتايج تست بيشتر شود.
تشخيص عفونت با کشف آنتيبادي سرمي بر عليه عامل ايجادکننده بيماري (HIV) به وسيله روش ELISA انجام ميشود. اين روش در کشف آنتي بادي HIV بسيار حساس است، اما افرادي که به تازگي آلوده شدهاند،ممکن است آنتيبادي منفي باشند، به عبارتي امکان دارد تست در اوايل بيماري با وجود حساسيت بالا به خطا، منفي گزارش داده شود. در افرادي که مشکوک به آلودگي بوده ولي جواب آزمايش آنها منفي است، بايد آزمايش مجدد در هفته 6، ماه 3 و ماه 6 انجام شود. آزمايشهاي ELISAکه به خطا، مثبت گزارش شوند (بدون وجود آلودگي با HIV) بسيار نادر است و در صورت رخ دادن، در مبتلايان به اختلالات خود ايمني ممکن است ديده شود.
در شيرخواراني که از مادران آلوده به عفونت HIV به دنيا آمدهاند و مادران آنها درمان ضد ويروسي دريافت نکردهاند، 20 تا 30 درصد احتمال ابتلا به عفونت وجود دارد. اما بايد توجه داشت که در تمام اين کودکان به علت وجود آنتيبادي ضد ويروس مادري در گردش خون، تست ELISA مثبت خواهد بود. آنتيباديهاي مادري در 6 ماهگي ناپديد ميشوند و مثبت بودن تست ELISA بعد از 6 ماهگي، مويد آلودگي شيرخوار است.
براي تشخيص زود هنگام عفونت ميتوان از روشهاي حساس بررسي RNA ويروس در پلاسما يا روش کشف آنتيژن HIV P24(PCR) در گردش خون استفاده کرد.
افزايش اشتها در مبتلايان به ايدز
فایل : 28 صفحه
فرمت : Word
- کاربر گرامی، در این وب سایت تا حد امکان سعی کرده ایم تمام مقالات را با نام پدیدآورندگان آن منتشر کنیم، لذا خواهشمندیم در صورتی که به هر دلیلی تمایلی به انتشار مقاله خود در ارتیکل فارسی را ندارید با ما در تماس باشید تا در اسرع وقت نسبت به پیگیری موضوع اقدام کنیم.






 454875 کاربر
454875 کاربر  85472455
85472455  4512145
مطلب
4512145
مطلب  3564215 دیدگاه
3564215 دیدگاه 